肝臓内科とは
当科は、和歌山県初の肝臓病を専門に扱う診療科です。2017年7月に開設、2023年4月より正式に院外標榜されました。肝臓は「沈黙の臓器」と言われ、慢性的に炎症を起こすと、知らない間に肝硬変、肝がんに進行し、命を落とす病気です。これまで、肝臓病に対する有効な治療法は少なく、不治の病とされてきましたが、近年の医学の急速な進歩により、これまで治せなかった多くの患者さんの命が救われる時代になってきました。しかしながら、適切な最新医療を受けられず、肝臓病で命を落とす方がまだまだ少なくありません。精密な検査により、あなたに合った最適な治療方針を決定させて頂きます。肝臓病でお悩みの方、肝臓の異常が見つかった方、まだ肝臓病の検診を受けたことがない方など、どなたでもお気軽にご利用ください。
診療内容
肝機能障害や肝腫瘤性病変をお持ちの方が診療の対象です。対象疾患は、急性肝炎、A型、B型、C型などのウイルス性肝炎、脂肪肝、非アルコール性脂肪性肝炎(NASH)、アルコール性肝炎、肝ヘモクロマトーシス、Wilson病、自己免疫性肝炎、原発性胆汁性胆管炎、硬化性胆管炎などの自己免疫性肝疾患、肝硬変、肝がんといったすべての肝臓病です。検診で肝炎ウイルス感染を指摘された方、肝機能障害を指摘された方、脂肪肝を指摘された方、肝臓に陰があると言われた方など肝臓に異常が見つかった方は、肝臓専門医による精密検査が必要です。特に、慢性肝炎の方は肝がんになるリスクが高く、早期発見のためは、少なくとも半年に一度の肝がん検診が必要です。肝がんも早期に発見できれば、お腹を切らずに治せることができます。最先端の診断装置を備えた肝がん治療専門病院で、定期検診を受けることをお勧めいたします。
肝臓の病気
慢性肝炎とは
慢性肝炎の原因は様々です。B型肝炎やC型肝炎ウイルスの持続感染、アルコール多飲、肥満、糖尿病や高脂血症、鉄過剰などメタボリックシンドロームの一部である脂肪性肝炎(非アルコール性脂肪性肝炎:NASH)、自己免疫性肝炎、原発性胆汁性胆管炎などの自己免疫性疾患などが挙げられます。人によって、これらの原因がいくつも重なる場合があり、個々の病態を正確に把握し、適切な治療が必要です。原因は何であれ、慢性肝炎は症状がなく、放置すると知らない間に肝硬変に進行する病気です。肝硬変は、慢性肝炎の結果、肝臓に線維がたまり、固く変形した状態のことをいいます。肝硬変に進行するほど肝がんを発症しやすくなります。
慢性肝炎の治療
- 1. B型慢性肝炎
- ウイルスの増殖に伴い(高ウイルス血症)、慢性肝炎がおこっている方が治療の対象になります。ウイルスに対する抵抗力を刺激するインターフェロン治療とB型肝炎ウイルスの遺伝子(DNA)の複製を直接抑える核酸アナログ製剤の治療があります。どのお薬をどのように使うかは、B型慢性肝炎の病期などを考慮して判断します。核酸アナログ治療の登場により、安全かつ長期にB型慢性肝炎を抑えることができる時代になりました。
- 2. C型慢性肝炎
- 以前は、副作用の強いインターフェロン治療しかありませんでしたが、最近は副作用がほとんどなく、ほぼ100%に近い確率でウイルスを完全に排除できる直接抗ウイルス薬が開発されました。直接抗ウイルス薬は経口剤で、8~12週間の内服で済みます。これまでインターフェロン治療で治らなかった方、高齢や合併症、肝硬変、肝不全に進行しているなどの理由で治療が受けられなかった方も、安全確実にウイルス排除ができます。
- 3. 脂肪肝、脂肪性肝炎
- 脂肪肝は40歳以上の約3人に1人の割合でみられる病気です。脂肪肝は重大な病気と思われていない病気ですが、最近、脂肪肝から脂肪性肝炎、肝硬変と進行し、肝がんを発症する脂肪性肝炎の方が増加してきています。脂肪性肝炎は、飲み過ぎや食べ過ぎが主な原因でで、メタボリック症候群(内臓脂肪症候群)を背景に発症する方がほとんどです。お酒を飲まなくても、脂肪肝があり肝機能障害が慢性的に続く方は精密検査が必要です。肝臓の線維化が進行し、肝臓が硬くなるほど命に関わる状態になるため、早期発見と早期治療が重要です。現在のところダイエットが、唯一医学的に有効性が証明された治療ですが、病状の進行を抑えるためには、肝機能障害のない状態を維持することが必要で、一時的な減量でリバウンドしてしまうと効果が期待できません。脂肪性肝炎に効果のある薬剤については、まだ研究段階です。
- 4. 自己免疫性肝炎、原発性胆汁性胆管炎
- いずれも免疫の異常により発症する慢性肝炎です。原因不明で、難治性疾患ですが、多くの方で、病状の進行を抑えることができるようになってきています。軽症ではウルソデオキコール酸やベザフィブラートなど薬剤の内服だけで十分抑えることができますが、ステロイドホルモンや免疫抑制剤が必要な場合もあります。
肝硬変とは
肝硬変は、硬くなった肝臓のことをいいますが、硬くなるだけでなく、門脈圧亢進症を合併するようになるのが問題です。肝硬変は進行するほど肝機能が低下します。肝機能がまだ低下していない肝硬変を代償期肝硬変、肝機能が低下した肝硬変を非代償期肝硬変と言います。肝硬変の重症度判定には、Child-Pugh分類が用いられます(表1)。血凝固能の指標であるプロトロンビン時間(PT)、蛋白合成能の指標であるアルブミン値、黄疸の指標であるビリルビン値、そして腹水、肝性脳症といった肝不全症状の5項目の点数を加算します。5-6点がChild A、7-9点がChild B、10点以上がChild Cに分類され、Child Aが代償期、Child Bが非代償期と判定します。肝硬変の予後は10年で約50%、特に非代償期肝硬変の予後は5年で25%と不良です。肝硬変の死因の約60%は肝がん、20%は肝不全、20%は門脈圧亢進症による食道や胃静脈瘤破裂による出血死と、ほとんどが肝臓に関連したものです。肝硬変は命に関わる病状ですので、専門医による治療が不可欠です。肝硬変は治らないと思われがちですが、きちんと原因に対する治療を行い、奏功すれば回復も期待できます。
表1.Child-Pugh分類
| 1点 | 2点 | 3点 | ||
|---|---|---|---|---|
| アルブミン(g/dL) | 3.5超 | 2.8以上3.5未満 | 2.8未満 | |
| ビリルビン(mg/dL) | 2.0未満 | 2.0以上3.0以下 | 3.0超 | |
| 腹水 | なし | 軽度 コントロール可能 |
中等度以上 コントロール困難 |
|
| 肝性脳症(度) | なし | 1~2 | 3~4 | |
| プロトロンビン時間 | (秒、延長) (%) |
4未満 70超 |
4以上6以下 40以上70以下 |
6超 40未満 |
門脈圧亢進症とは
門脈とは、腸管と脾臓から肝臓に運ばれる血液が通る血管のことを言います。肝臓が硬くなると、肝臓の血液の流れが悪くなり、門脈の血管の圧が上がります。この状態が長く続くと、新たに肝臓を素通りするバイパス血管ができたり、脾臓が腫れたり、腹水が貯まりやすくなり、難治性になる場合があります。腸から吸収された毒物は肝臓で分解され処理されるのですが、肝臓を素通りしてしまうと、毒物が分解されず直接全身に回るため、バイパス血管が大きく発達するほど、肝性脳症といった意識障害を来しやすくなり、肝機能も低下します。このバイパス血管が食道や胃にできたものを食道胃静脈瘤といい、大きくなるほど食事の刺激などで破裂しやすくなり、大出血を来す原因になります。また、脾臓は古くなった血球を処理する臓器ですので、大きく腫れるほどその働きが亢進し、血小板や白血球の著しい減少を来たし、血が止まりにくくなったり、抵抗力が低下したりします。これを脾機能亢進症と言います。
門脈圧亢進症の治療
- 1. 食道・胃静脈瘤
- 食道、胃静脈瘤は大きくて、赤みの強いものが出血しやすく、治療の対象になります。胃カメラを用いて、内視鏡で血管を固める硬化療法や、血管を縛る結紮術が行われます。また、胃の静脈瘤と腎臓の静脈との間に交通がある場合には、血管カテーテルを用いた硬化療法も有効です。たとえ治療の必要がない静脈瘤であっても、将来、大きく発達することがあるので、少なくとも年に1回は胃カメラによる経過観察が必要です。
- 2. 肝性脳症(シャント脳症)
- 肝性脳症や肝機能低下を伴う肝硬変で、バイパス血管が大きく発達している場合には、カテーテルを用いて血管を閉塞する治療を行います。治療が成功すると約90%の方で症状の改善と肝機能の回復がみられます。
- 3. 脾機能亢進症
- 5万未満の著しい血小板減少を伴う脾機能亢進症では、出血傾向が強く、命に関わる場合には、脾臓摘出術や脾臓塞栓術を行います。脾摘術の効果は、塞栓術よりも確実です。
- 4. 難治性腹水
- 利尿剤でコントロールできない難治性腹水では、脾臓塞栓術や脾摘術で門脈圧を低下させると改善する場合があります。また、腹水を静脈にもどすシャント術が有効な場合もあります。
慢性肝不全の治療
肝硬変では、体調不良や食事摂取不良、腸炎、胆管炎などの感染症で容易に肝不全に進行する場合があります。非代償期に入った慢性肝不全の治療には、肝機能を支持する治療が必要です。肝硬変は容易に栄養失調になり易いので、ビタミン、特に脂溶性ビタミンや、亜鉛などのミネラルが不足する場合が多くみられ、補充が必要な場合があります。以下に慢性肝不全によく見られる症状に対する治療を示します。
- 1. 低アルブミン血症、肝性浮腫・腹水
- 肝臓の蛋白合成能の指標の一つに、血清中のアルブミン値があります。アルブミンが低くなると、足がむくんだり、腹水が貯まりやすくなります。低アルブミン血症の治療薬には分岐鎖アミノ酸製剤の内服が有効で、アルブミンが減りにくくなり、増加も期待できます。アルブミン値が3.5 g/dl以下ではアミノ酸製剤の内服治療の適応です。将来の浮腫や腹水の発症リスクを低下する効果も証明されています。浮腫や腹水の症状緩和に、利尿剤が使われます。抗アルドステロン製剤が第一選択薬で、ループ利尿剤を併用することもありますが、最近は水利尿剤が健康保険で認可され、より効果が高く安全に腹水の治療ができるようになりました。
- 2. 高アンモニア血症、肝性脳症
- アンモニアは体にとって有害なものです。主に悪玉の腸内細菌から作られ、肝臓に運ばれ無毒化されます。血中のアンモニア値は、肝性脳症発症リスクの指標になります。アンモニア値を低く抑えることで、肝性脳症の発症を抑えることができます。便秘の是正、乳酸菌製剤、ラクツロース製剤、大健中湯、カルニチン製剤、亜鉛製剤、難吸収性抗生物質の長期投与などが有効です。
- 3. こむら返り
- 肝硬変によく見られる症状ですが、最近、カルニチン欠乏の一症状であることがわかってきました。これまで、発作の予防に芍薬甘草湯がよく使われましたが、カルニチン製剤の補充で症状の改善が見られることが明らかになってきています。このお薬は副作用がほとんどなく、75%の方に効果がみられました。
肝がんとは
肝がんとは、肝臓の細胞から発生した癌のことで、約95%は肝細胞癌、約5%が胆管細胞癌(肝内胆管癌)です。肝細胞癌は、慢性肝炎から発生してくる癌ですので、がんになりやすい肝臓から発生します。そのため、たとえ根治的に切除しても、がんになりやすい肝臓がよくならなければ、何度でも再発を繰り返します。また、肝臓の余力のない肝硬変から癌が発生することが多く、繰り返す癌治療に肝臓が耐えられなくなる場合もあります。肝がんになっても長生きするためには、癌の早期発見と根治的治療を、繰り返し成功させることに加え、元気な肝臓であり続けなければなりません。つまり、早期発見、根治的治療、慢性肝炎・肝硬変治療をすべて成功させる必要があります。肝がんは大きくなるほど、周囲の血管(門脈、肝静脈)に浸潤する傾向があります。門脈に浸潤すると、肝臓の中で癌の転移がおこります。肝静脈に浸潤すると肝臓外に転移をします。血管に浸潤し、転移した癌は進行癌で、根治的治療が難しくなります。定期検診で、転移する前に早期発見できれば、根治的な治療につながる可能性が高くなります。少なくとも半年毎に肝がんの定期検診(超音波検査などの画像検査と腫瘍マーカーの測定)を受けていれば、約80%は癌を早期に発見できますが、逆に定期検診を受けていなければ約80%が進行癌で発見されます。
肝がんの治療
肝機能、癌の大きさ、数、部位を考慮して治療方針を決定します。重症の肝不全(Child C)では、いかなる癌治療も適応がないため、緩和医療や肝移植が勧められます。以下に主な肝がん治療について説明します。
- 1. 肝切除
- 全身麻酔下の開腹術を必要とし、体に与える負担が最も大きいですが、最も根治性の高い治療が達成可能です。癌よりも、より大きく肝臓を切除すればするほど、根治性が高くなりますが、肝機能に与える影響は大きくなります。癌の大きさに制限はありませんが、3個以内の癌が適応です。但し、癌のできた場所によって肝臓の切除量が違いますので、個々の肝臓の余力を判定し、切除可能かどうか判断します。
- 2. 経皮的局所療法
- 肝臓の余力が乏しく、肝切除不能や不適の方に対する肝がんの根治的治療として開発された治療法です。全身麻酔を必要とせず、局所麻酔下で治療が可能です。体に与える負担は、切除よりも軽く、容易に繰り返し行えます。超音波で腫瘍を見ながら針を挿入し治療します。これまで開発された主な局所療法は、アルコール注入療法(PEI)、マイクロ波熱凝固療法(MCT)、ラジオ波焼灼療法(RFA)がありますが、RFAが現在の標準的治療になっています。RFAは電極針を挿入し、通電することにより癌を熱して破壊します。経皮的局所療法の適応の主な目安は、癌の大きさが3cm、個数が3個以内ですが、5cm程度で一つだけであれば治療可能です。小さな癌ほど根治性の高い治療が達成できます。最近、日本における3cm、3個以内の肝細胞癌に対する切除とRFAの無作為比較試験の結果、治療成績に差がないことが明らかになりました。2017年7月31日、RFAよりも短時間で球状に熱凝固できる新規次世代MCTが日本でも認可されました。
- 3. 肝動脈塞栓術
- 肝臓内に転移を来した進行肝がんに対する第一選択の治療法です。局所麻酔下にカテーテルという細い管を肝動脈に挿入に、抗がん剤を流して、詰め物を入れ、癌の血流を一時的に止めます。つまり、兵糧攻めのような治療です。肝臓全体もしくは肝血管の支配領域ごとの治療が可能です。根治性は高くないですが、体に与える負担が軽く、繰り返し行うことが可能です。進行癌であっても、効果が得られれば、癌の進行を抑えることが可能です。但し、大きな門脈に癌が浸潤し、広範囲に肝臓の門脈血流が低下している場合には、この治療の適応はありません。最近、腫瘍径が大きく腫瘍数が多いほど、この治療の効果が低く、また、この治療を繰り返すほど効果が低下し、肝機能も低下することが明らかになりました。塞栓術の効果が期待しにくい場合には、化学療法から先行して治療が行われるようになってきました。
- 4.化学療法
- 肝動脈塞栓術が行えない高度進行肝がんや、塞栓術の効果が乏しい、または効果が期待しにくい進行癌、肝外転移を来した再発肝がんなど、切除や局所療法、塞栓療法の適応のない肝がんに対する治療法です。重度の肝機能低下例では使用できません、現在、代表的な抗がん剤は分子標的治療薬であり、日本では、ソラフェニブ、レゴラフェニブ、レンバチニブ、ラムシルマブ、カボザンチニブの使用が可能となっています。2020年9月に肝癌に対する初めての免疫療法として、免疫チェックポイント阻害剤のひとつである抗PDL-1抗体アテゾリブマブと血管内皮細胞増殖因子(VEGF)阻害剤ベマシズマブの併用療法が認可され、効果と安全性の観点より、第一選択薬として推奨されています。また2023年3月にCTLA-4モノクローナル抗体トレメリムマブと抗PDL-1抗体デュルバルマブを組み合わせた免疫チェックポイント阻害剤だけの治療も認可され、ベマシズマブの副作用が問題になる方にも安全に使えます。しかしながら、化学療法は副作用の多い治療法であり、専門医の管理の下での治療が必要です。
- 5. 放射線治療
- 肝がん診療ガイドラインで、まだ推奨される治療法ではありませんが、高度脈管浸潤に対する局所照射や骨転移に対する疼痛緩和などに効果が期待できます。一方、高度先進医療である粒子線(重粒子線、陽子線)治療は、通常の放射線治療よりも根治性が高く、約90%の根治性が得られるため、肝切除やRFAの代替療法としてすでに臨床応用されています。最近、精度の高い定位放射線治療を行う施設が増え、良好な成績が報告されてきています。
当科の診療の特色
- 1.非アルコール性脂肪性肝炎(NASH)診療
- 当科では、増加の一途にあるNASH診療に重点を置いています。NASHはメタボリックシンドロームを背景に発症する疾患です。肝線維化だけでなく、インスリン抵抗性(高インスリン血症)がないか、鉄や内臓脂肪が過剰に蓄積していないかきちんと評価しなければなりません。当科では、NASHが疑われる場合、肝線維化マーカー、肝硬度、肝脂肪量、内臓脂肪面積、体脂肪と筋肉量の測定を行います。肝線維化の進行が疑われる場合は、肝生検を行い確定診断します。NASHでは、7%のダイエットを目標としますが、食事エネルギー(カロリー)や脂質制限は、ストレスが大きく継続困難で、リバウンドがよくおこることが問題です。
- ▶当科独自のNASH食事療法として、緩やかな(中等度)糖質制限療法(1日糖質摂取量150~200g/日)を行っています。
▶糖質以外の摂取は制限されないため、食事制限のストレスが軽く継続しやすいのが特徴です。
▶当科の糖質制限療法の治療成績が、日本肝臓学会英文誌Hepatology Researchに掲載されました。Hepatol Res. 2023 Aug 13. doi: 10.1111/hepr.13954.
▶半年後に約90%の患者さんの肝機能障害の改善がみられ、60%以上の方が正常化しました。1年後もリバウンドがほとんどなく、効果が維持できています。
▶当科の治療プログラムでは、管理栄養士による個人面談で、定期的(約3ヶ月毎)な食事指導と管理を行います。どのような食品をどれくらい減らしたほうがよいか個人に合わせた具体的な指導が受けられ、さらに食事記録や食事写真をみて糖質摂取量を管理してくれます。安全に無理なく治療が続けられます。
▶定期的な肝硬度、肝脂肪量、筋肉量、内臓脂肪量、肝がん健診を行い、目に見える効果を確認できます。
▶自分で糖質制限が困難な方やインスリン治療をされている方では、NASH教育入院プログラムもあり利用可能です。 - 2.肝がん診療
- 当科では、肝硬度測定、造影エコー、CTやMRI画像と超音波画像をリアルタイムに同期できるヴァーチャルエコーなどができる最新の超音波診断装置を導入しています。さらに、肝癌に対する最新の次世代マイクロ波凝固装置も早くから導入し、すでに治療件数は日本のトップクラスです。
当科における肝がん局所療法(アブレーション治療)は、ラジオ波焼灼療法から新規次世代マイクロ波凝固療法に切り替えています
▶新規次世代マイクロ波(EmprintTM)の特徴
従来のラジオ波よりも、高温で、球形に、短時間で治療できます。(3~4分で3cmの大きさの熱凝固が可能です)
▶当科では、2017年12月より、和歌山県下で初めて次世代マイクロ波治療を導入し、2018年9月よりすべての治療をラジオ波から次世代マイクロ波治療に切り替えています。マイクロ波の治療件数は日本第2位。
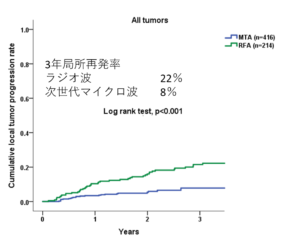
3cm以内の肝細胞癌において、従来のラジオ波と比較すると、安全性に差がなく、局所再発率が有意に低下しました。当科の治療成績はClinical and Molecular Hepatologyに掲載されました。(Clin Mol Hepatol. 2021;27(4):564-574. DOI: https://doi.org/10.3350/cmh.2021.0136 ) 
- ▶従来のラジオ波よりも確実性が高く、転移性肝がんにも高い効果が期待できます。
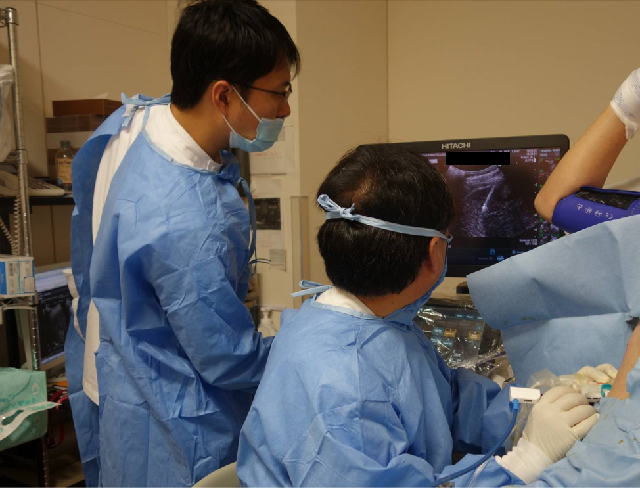
肝がんは根治的治療を行ってもその他の部位の再発は極めて多いため、当科では3-4ヶ月毎にMRIまたはCTによる定期検診を行い、怪しい陰が新たに発見されれば、造影エコーで再発を確認するといった方法で、可能な限り再発肝がんを早期に発見し、根治的な治療ができるように努めています。また、慢性肝炎、肝硬変に対する治療も、積極的に行い、肝臓が弱らないように最大限の努力をしています。最適な治療方針、根治的治療、肝炎肝硬変治療、定期的な精密画像検査を一体的に行うことが、肝がんになっても長生きする秘訣です。
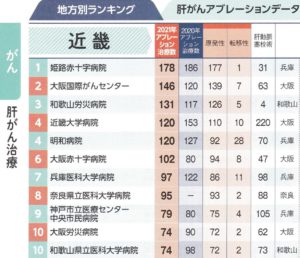
朝日新聞出版『手術数でわかるいい病院2023』に当科が掲載されました。

臨床実績
肝がんに対する次世代マイクロ波凝固術およびラジオ波焼灼術
| 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | 2025年 |
| 105件 | 133件 | 117件 | 126件 | 131件 | 104件 | 102件 | 87件 |
肝生検
| 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | 2025年 |
| 131件 | 159件 | 130件 | 97件 | 101件 | 82件 | 94件 | 118件 |
2020-2021・2022-2023・2024-2025ベストドクターズ認定

肝臓内科 玉井部長がBest Doctors in Japanに今年も選出されました!
ベストドクターズ社は、「病に苦しむ人が最良の医療 を受ける手助けがしたい」という強い思いのもと、 1989年にハーバード大学医学部所属の医師2名に よって創業された会社です。米国マサチューセッツ州 ボストンに本社を置き、現在70ヶ国で適切な治療や セカンドオピニオン取得のための名医紹介などのサー ビスを行っています。
ベストドクターズ社の名医選出方法は、医師に対して 「もし、自分や大切な人が、自分の専門分野の病気に かかった場合、自分以外の誰に治療を委ねるか」とい う観点から、他の医師についての評価を伺うことで進 められ、最終的に調査結果から一定以上の評価を得た 医師を名医(Best Doctors)に認定するというもの です。
現在、世界中で約53,000名の医師が名医として認定されており、日本では約6,500名が認定されています。(2020年3月現在)
学術実績
英文誌に掲載された当科の主な臨床研究成果


スタッフ紹介
| 玉井 秀幸 | 肝臓内科部長 和歌山県立医科大学医学部臨床教授(併任) 平成3年和歌山県立医科大学卒業 専門:肝炎・肝がん治療・超音波 日本肝臓学会専門医、指導医、西部会評議員 日本超音波医学会専門医、指導医、関西地方会運営委員、幹事、学会代議員 日本消化器病学会専門医、指導医、近畿地方会評議員、学会評議員 日本消化器内視鏡学会専門医、指導医、近畿地方会評議員、学会評議員 日本内科学会認定医、専門医、指導医、近畿地方会評議員 日本職業・災害学会評議員 医学博士 |
|---|---|
| 岡村 順平 | 肝臓内科副部長 平成24年 大阪市立大学医学部卒業 専門:消化器疾患 日本内科学会認定医 日本肝臓学会専門医 日本消化器病学会専門医 |
学会施設認定
日本肝臓学会認定施設
日本超音波医学会専門医研修施設、等

